 Бифуркационные поражения составляют 15-20% в повседневной практике интервенционных кардиологов. Сложность лечения таких поражений состоит в том, что имплантация стента в основную ветвь может привести к острому нарушению коронарного кровотока в боковой ветви.
Бифуркационные поражения составляют 15-20% в повседневной практике интервенционных кардиологов. Сложность лечения таких поражений состоит в том, что имплантация стента в основную ветвь может привести к острому нарушению коронарного кровотока в боковой ветви.
Однако клиническую значимость этой самой боковой ветви оценить сложно. Ее оценка зависит от субъективного мнения оператора с учетом индивидуальных факторов пациента, таких как диаметр и длина БВ, угол между основной и боковой ветвями, жизнеспособность миокарда и наличие коллатералей, сопутствующая патология, ишемические симптомы и функция ЛЖ.
Кроме риска перипроцедурной окклюзии БВ, бифуркационное стентирование связано с риском стент-связанных осложнений в долгосрочном периоде, включая тромбоз стента. Хотя оптимальная техника бифуркационного стентирования до сих пор обсуждается, у большинства пациентов оправдан индивидуализированный подход с провизионным стентированием БВ.
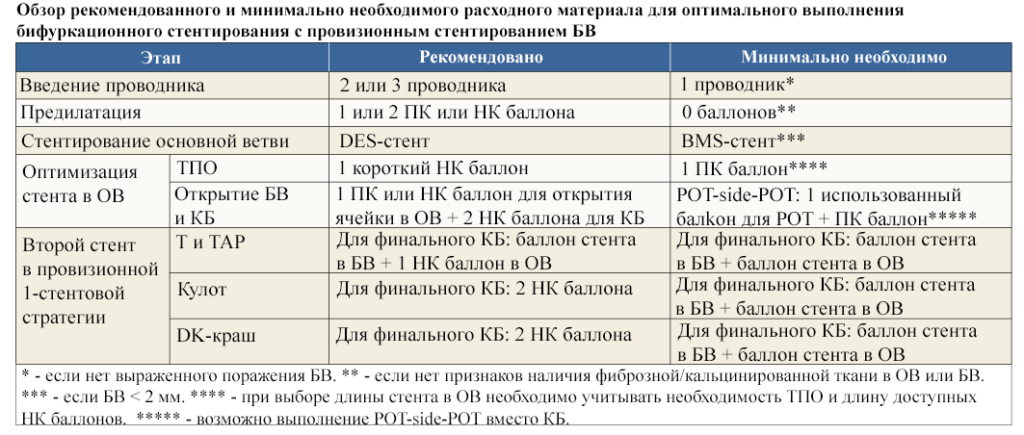
Поскольку процедура бифуркационного стентирования часто может быть весьма ресурсоемкой из-за использования множества инструментов ( направляющие, баллоны и стенты), цель настоящего руководства – помочь определить оптимальный баланс между научно-обоснованными техническими требованиями и экономным расходованием материалов, что важно в реальной жизни.
Данное руководство описывает пошаговый подход к планированию и выполнению бифуркационного стентирования в условиях ограниченного набора расходных материалов.
Используемые сокращения:
- DK-краш – техника double kissing crush
- IVUS – внутрисосудистый ультразвук
- КБ – киссинг баллонов
- ОВ и БВ – основная ветвь и боковая ветвь
- ПК и НК баллон – полукомплаентный баллон и некомплаентный баллон
- ОСТ – оптическая когерентная томография
- ТАР – техника стентирования “Т и небольшая протрузия”
Перед прочтением данной статьи рекомендую ознакомиться со статьей “Бифуркационное стентирование: обзор техник”.
Как читать данное руководство?
Поскольку течение и объем вмешательства у конкретного пациента трудно предсказать, в данном руководстве описываются потенциальные стратегии для каждого этапа операции. При этом, с помощью цветных меток обозначены оптимальные, нерекомендуемые и потенциально опасные подходы.

Потенциальные стратегии для достижения оптимальных результатов основаны на документах Европейского бифуркационного клуба.
Этап 1. Базовая оценка анатомии бифуркации
Независимо от выбранного метода стентирования, успешное бифуркационное стентирование начинается с хорошего понимания анатомии бифуркации. Основные моменты для оценки анатомии можно резюмировать следующим образом:
- Оценка трех диаметров бифуркации.
- Оценка длины поражения и распределения бляшек.
- Оценка угла бифуркации и устья БВ.
![]() При оценке анатомии важно оценить, соответствует ли поражение понятию истинной бифуркации, то есть, присутствует ли значительное сужение просвета как в основной ветви (как проксимальной, так и дистальной части) и БВ. Это имеет практическое значение, поскольку вмешательство в истинные бифуркации несет повышенный риск закрытия БВ.
При оценке анатомии важно оценить, соответствует ли поражение понятию истинной бифуркации, то есть, присутствует ли значительное сужение просвета как в основной ветви (как проксимальной, так и дистальной части) и БВ. Это имеет практическое значение, поскольку вмешательство в истинные бифуркации несет повышенный риск закрытия БВ.
Для правильной оценки анатомии бифуркации рекомендуется производить съемку в различных проекциях, в том числе нестандартных.
Провизионное стентирование БВ
Провизионное стентирование с одним стентом является рекомендуемой в настоящее время стратегией по умолчанию для лечения бифуркационных поражений. Основными постулатами провизионной стратегии с одним стентом являются оптимальное стентирование основной ветви и возможность последующего стентирования БВ только в случае значительного ухудшения кровотока по ней и/или тяжелого стеноза, который может ухудшить кровоснабжение клинически значимой зоны миокарда.
![]() При выполнении бифуркационного стентирования в целом и в провизионном стентировании, в частности, необходимо иметь в виду, что долгосрочный успех зависит от стентирования основной ветви. С этой точки зрения оптимизация результатов стентирования основной ветви должна иметь приоритет над БВ.
При выполнении бифуркационного стентирования в целом и в провизионном стентировании, в частности, необходимо иметь в виду, что долгосрочный успех зависит от стентирования основной ветви. С этой точки зрения оптимизация результатов стентирования основной ветви должна иметь приоритет над БВ.
В пунктах с 2 по 5 описывается оптимальных подход к стентированию основной ветви, тогда как в пункте 6 мы остановимся на потенциальных стратегиях стентирования БВ, если это необходимо.
Обычно используется направляющий катетер 6 Fr, хотя катетер 7 Fr может быть предпочтительнее в случаях, если планируются сложные стратегии с двумя стентами.
Этап 2. Введение проводника / обмен проводниками
Было доказано, что перипроцедурная окклюзия большой БВ (> 2,5 мм) является предиктором осложнений, тогда как показано, что метод jailed wire technique способствует открытию БВ при необходимости.
Обоснование проведения проводника в БВ перед стентированием основной ветви главным образом основано на следующих наблюдениях:
- Введенный проводник может служить ориентиром для проведения проводника в БВ через ячейки стента в ОВ.
- Введенный проводник уменьшает угол бифуркации, тем самым устанавливая более благоприятное анатомическое положение для прохождения баллонов и стентов в БВ.
- Введенный проводник может улучшить проходимость БВ после стентирования ОВ.
- В случае клинической необходимости и после нескольких неудачных попыток повторного введения проводника в БВ, можно попробовать пройти небольшим баллоном по введенному проводнику между ячейками стента и стенкой сосуда, чтобы открыть БВ.
- Введенный проводник может служить якорем для более глубокой интубации направляющего катетера, тем самым увеличивая опору в случае сложной анатомии.
![]() Введение проводника в БВ рекомендуется во всех случаях, когда оператор считает БВ клинически важной, а также во всех случаях истинно бифуркационных поражений. При использовании 2-х проводников (в ОВ и БВ), сначала проводник следует вводить в ветвь, отходящую под наиболее острым углом (angulated), чтобы избежать переплетения проводников. После стентирования ОВ, проводник из ОВ вводится в БВ перед извлечением из БВ своего проводника. Дополнительный, 3-й проводник может быть использован для БВ после стентирования ОВ, если необходимо сохранить ОВ в исходном положении. Повторное введение проводника в БВ рекомендуется также в случаях, когда необходима дальнейшая интервенция по поводу диссекции, нарушения кровотока или выраженного стеноза (>75%).
Введение проводника в БВ рекомендуется во всех случаях, когда оператор считает БВ клинически важной, а также во всех случаях истинно бифуркационных поражений. При использовании 2-х проводников (в ОВ и БВ), сначала проводник следует вводить в ветвь, отходящую под наиболее острым углом (angulated), чтобы избежать переплетения проводников. После стентирования ОВ, проводник из ОВ вводится в БВ перед извлечением из БВ своего проводника. Дополнительный, 3-й проводник может быть использован для БВ после стентирования ОВ, если необходимо сохранить ОВ в исходном положении. Повторное введение проводника в БВ рекомендуется также в случаях, когда необходима дальнейшая интервенция по поводу диссекции, нарушения кровотока или выраженного стеноза (>75%).
Проводники с полимерным покрытием (гидрофильные), которые чаще всего используются в наиболее сложных случаях для БВ, могут быть легко прижаты стентом в ОВ, и могут быть даже более устойчивыми к повреждениям, по сравнению с проводниками без покрытия.
Минимальные технические требования:
![]() В случае благоприятной анатомии (тупой угол бифуркации) и отсутствие выраженного поражения в БВ можно использовать только 1 проводник (в ОВ).
В случае благоприятной анатомии (тупой угол бифуркации) и отсутствие выраженного поражения в БВ можно использовать только 1 проводник (в ОВ).
Чтобы избежать необходимости использовать 3-й проводник, рекомендуется предварительно сформировать дистальный кончик проводника в ОВ, чтобы он соответствовал углу отхождения БВ и диаметру ОВ, чтобы пройти дистальную ячейку стента в ОВ. После того, как проводник прошел ячейку, проводник из БВ вытягивается назад из БВ и стента в ОВ, и проводится в дистальный отдел ОВ (т.н. “обмен проводниками”).
![]() Не рекомендуется использовать только 1 проводник в случае истинной бифуркации с выраженным поражением БВ или сложной анатомии.
Не рекомендуется использовать только 1 проводник в случае истинной бифуркации с выраженным поражением БВ или сложной анатомии.
Этап 3. Предилатация
Оптимальная подготовка ОВ с адекватной предилатацией баллоном, облегчает имплантацию стента и его оптимизацию, поэтому является важным этапом для получения хороших результатов.
Предилатация устья БВ не так обоснована и выглядит противоречиво в связи с опасностью создания плоскости диссекции, что может привести к следующему:
- Непреднамеренный доступ к БВ через проксимальную ячейку стента в ОВ.
- Распространение диссекции дистально в БВ при обмене проводниками.
- Субоптимальный ангиографический результат в устье БВ (например, туманность) после стентирования ОВ.
![]() Предилатацию ОВ следует использовать регулярно, поскольку она способствует достижению оптимального результата.
Предилатацию ОВ следует использовать регулярно, поскольку она способствует достижению оптимального результата.
Минимальные технические требования:
![]() Прямая имплантация стента, без предилатации ОВ, может рассматриваться в некоторых клинических ситуациях (например, ОКС), где можно ожидать мягких поражений и/или отсутствуют ангиграфические признаки фиброзной / кальцинированной ткани. Некомплаентный балон может быть использован для предилатации ОВ если он имеет размер дистальной части ОВ (и этот же баллон потом можно использовать для постдилатации ОВ и/или финального киссинга).
Прямая имплантация стента, без предилатации ОВ, может рассматриваться в некоторых клинических ситуациях (например, ОКС), где можно ожидать мягких поражений и/или отсутствуют ангиграфические признаки фиброзной / кальцинированной ткани. Некомплаентный балон может быть использован для предилатации ОВ если он имеет размер дистальной части ОВ (и этот же баллон потом можно использовать для постдилатации ОВ и/или финального киссинга).
Рутинная предилатация БВ не обязательна. Она может выполняться:
- Если доступ в БВ затруднен.
- В случаях выраженных и/или кальцинированных поражений.
- Если кровоток в БВ нарушен после первоначального введения проводника.
Если предилатация БВ все-таки выполняется, следует оценить устье БВ до стентирования ОВ, и переключиться на 2-стентовую стратегию при необходимости.
![]() При выполнении предилатации БВ, не рекомендуется использовать тот же баллон, что и для предилатации ОВ. Если только диаметры дистальной части ОВ и БВ не сравнимы.
При выполнении предилатации БВ, не рекомендуется использовать тот же баллон, что и для предилатации ОВ. Если только диаметры дистальной части ОВ и БВ не сравнимы.
Этап 4. Стентирование ОВ
Правильный выбор размера стента в ОВ важен для хорошего окончательного результата и позволяет избежать неправильного расположения стента в проксимальной части ОВ.
![]() Для бифуркационного стентирования рекомендуется использовать DES-стенты (с лекарственнм покрытием).
Для бифуркационного стентирования рекомендуется использовать DES-стенты (с лекарственнм покрытием).
Диаметр стента в ОВ следует выбирать в соответствии с диаметром дистальной части ОВ.
Стент в ОВ должен простираться по крайней мере на 8-10 мм проксимальнее карины, чтобы избежать повреждения баллоном проксимальной части стента при использовании метода проксимальной оптимизации.
Минимальные технические требования:
![]() Оператор должен быть знаком с конструктивными характеристиками готовых платформ стента, т.е. максимальным диаметром и размером ячейки стента, чтобы избежать деформаций стента и переломов. Перераздутие стента в ОВ (выше диаметра дистальной части ОВ) может увеличить степень окклюзии БВ из-за сдвига карины. Кроме того, увеличится риск диссекции, что потребует имплантации дополнительных стентов в ОВ.
Оператор должен быть знаком с конструктивными характеристиками готовых платформ стента, т.е. максимальным диаметром и размером ячейки стента, чтобы избежать деформаций стента и переломов. Перераздутие стента в ОВ (выше диаметра дистальной части ОВ) может увеличить степень окклюзии БВ из-за сдвига карины. Кроме того, увеличится риск диссекции, что потребует имплантации дополнительных стентов в ОВ.
Если оператору доступны только BMS-стенты (голометаллические), следует использовать 1-стентовую технику провизионного стентирования с тщательной оптимизацией стента после его имплантации.
![]() Стентирование двумя BMS-стентами не рекомендуется.
Стентирование двумя BMS-стентами не рекомендуется.
Стенты с закрытыми ячейками не рекомендуются для лечения бифуркационных поражений с большим диаметров БВ.
Этап 5. Оптимизация после стентирования ОВ.
Проксимальная оптимизация выполняется со следующими целями:
- Коррекция неоптимального положения стента в проксимальной части ОВ.
- Облегчение обмена проводниками между ОВ и БВ за счет модификации ориентации устья БВ и предотвращение проводника от попадания в пространство между стентом и стенкой сосуда.
- Сопровождения scaffolding устья БВ.
- Восстановление округлости проксимального сосуда.
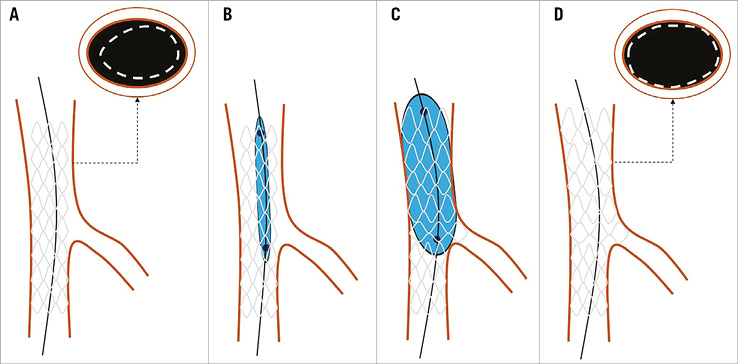
![]() Технику проксимальной оптимизации следует использовать регулярно после стентирования ОВ для коррекции прилегания стента в проксимальной части ОВ.
Технику проксимальной оптимизации следует использовать регулярно после стентирования ОВ для коррекции прилегания стента в проксимальной части ОВ.
Для проксимальной оптимизации рекомендован короткий некомплаентный баллон, диаметров на 0,5-1,0 мм больше, чем диаметр стента в ОВ (в зависимости от “понижающего” диаметра дистальной ОВ). Дистальный маркер баллона позиционируется перед ариной, а проксимальный маркер – внутри проксимального стентированного сегмента.
Минимальные технические требования:
![]() Если некомплаентные баллоны недоступны, можно рассмотреть вариант использования полу-комплаентных баллонов, принимая во внимание длину стентированного проксимального сегмента ОВ и размер доступных баллонов. Для эффективного использования ресурсов, подбор размера стента в ОВ всегда должен учитывать и предусматривать баллон, который будет использоваться для проксимальной оптимизациию. Проще говоря, длина стента в ОВ должна позволять использовать самый короткий доступный баллон на полке, чтобы выполнить проксимальную оптимизацию.
Если некомплаентные баллоны недоступны, можно рассмотреть вариант использования полу-комплаентных баллонов, принимая во внимание длину стентированного проксимального сегмента ОВ и размер доступных баллонов. Для эффективного использования ресурсов, подбор размера стента в ОВ всегда должен учитывать и предусматривать баллон, который будет использоваться для проксимальной оптимизациию. Проще говоря, длина стента в ОВ должна позволять использовать самый короткий доступный баллон на полке, чтобы выполнить проксимальную оптимизацию.
![]() Не рекомендуется пост-дилатация стента в ОВ дистальнее карины с баллоном, размер котрого подобран под диаметр проксимальной части ОВ. Иначе его раздутие может усугубить смещение карины и поспособствовать компрометации или окклюзии БВ.
Не рекомендуется пост-дилатация стента в ОВ дистальнее карины с баллоном, размер котрого подобран под диаметр проксимальной части ОВ. Иначе его раздутие может усугубить смещение карины и поспособствовать компрометации или окклюзии БВ.
Обоснование для открытия БВ и киссинга баллонов:
Согласно данным из рандомизированных исследований, рутинное использование киссинга баллонов в бифуркационном стентировании не улучшает клинический результат. Однако в случае тяжелого стеноза устья БВ (> 75%) или БВ (TIMI <3) повторное открытие БВ и киссинг баллонов может восстановить нормальный кровоток. Выполняя КБ, мы исправляем смещение ячеек в проксимальной части ОВ и достигаем центрального расположения карины.
![]() Для дилатации БВ рекомендуется некомплаентный баллон, подобранный по размеру контрольного диаметра БВ для снижения риска диссекции, который следует провести через ячейку стента максимально близко к карине. Могут использоваться полу-комплаентные баллоны, держа в уме диаметр баллона на разном давлении.
Для дилатации БВ рекомендуется некомплаентный баллон, подобранный по размеру контрольного диаметра БВ для снижения риска диссекции, который следует провести через ячейку стента максимально близко к карине. Могут использоваться полу-комплаентные баллоны, держа в уме диаметр баллона на разном давлении.
Киссинг баллонов рекомендован с двумя некомплаентными баллонами, размер которых соответствует БВ и дистальной ОВ, с коротким проксимальным перекрытием.
Минимальные технические требования:
![]() Для киссинга может использоваться тот же баллон, который использовался для предилатации ОВ, если его размер соответствует диаметру дистальной части ОВ.
Для киссинга может использоваться тот же баллон, который использовался для предилатации ОВ, если его размер соответствует диаметру дистальной части ОВ.
В качестве альтернативы КБ, может использоваться техника POT-side-POT.
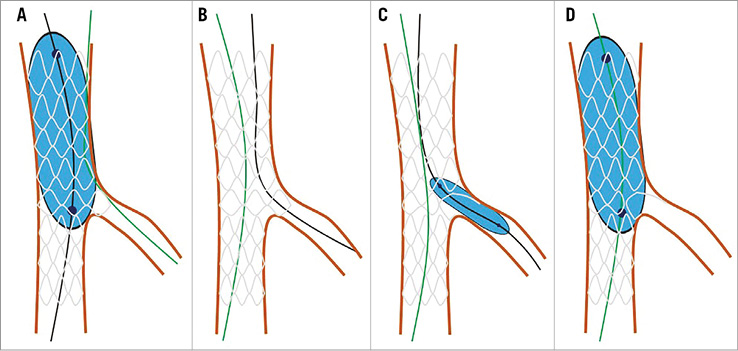
Методика POT-side-POT требует одновременного выполнения только одного раздутия баллона, как объясняется ниже, поэтапно, таким образом сводя к минимуму используемый материал (например, один вместо двух инфляционных устройств, только один дополнительный баллон для БВ, вместо двух [ОВ и БВ] при выполнении киссинга баллонов):
- Первая проксимальная оптимизация после стентирования ОВ с короткий некомплаентным (или полукомплаентным) баллоном.
- Обмен проводниками
- Дилатация БВ с НК- или ПК-баллоном
- Вторая, окончательная проксимальная оптимизация с тем же баллоном
![]() Рутинное использование киссинга баллонов не рекомендовано в 1-стентовых методиках бифуркационного стентирования, особенно в отсутствии истинного бифуркационного стеноза.
Рутинное использование киссинга баллонов не рекомендовано в 1-стентовых методиках бифуркационного стентирования, особенно в отсутствии истинного бифуркационного стеноза.
Этап 6. Второй стент в технике провизионного стентирования с 1 стентом
Решение стентировать БВ имеет первостепенное значение, поскольку неадекватная методика может поставить под угрозу результат стентирования ОВ, который является основным фактором благоприятного прогноза. Это решение не должно основываться исключительно на ангиографической картинке, но должно сочетаться с клиническими и функциональными параметрами, т.е. клинически манифестирующей ишемией вследствие нарушения кровотока по БВ или функциональной значимости стеноза БВ.
Т-стентирование и техника “Т с небольшой протрузией”
В случае необходимости стентирования БВ, обычно рекомендуется техника Т-стентирования. Стент распологается в устье БВ без протрузии в стент в ОВ. В бифуркациях с широкими углами (около 90°) техника Т-стентирования обеспечивает полное покрытие устья БВ.
Техника “Т и небольшая протрузия” (далее – ТАР) является модификацией техники Т-стентирования и основана на преднамеренном создании небольшой протрузии стента БВ внутрь стента ОВ. Преимуществами метода TAP являются совместимость с направляющими катетерами 6 Fr, полное покрытие устья БВ и облегчение КБ. Таким образом, этот метод обеспечивает выполнение КБ во всех случаях. Основной недостаток связан с созданием «металлической неокарины» переменной длины, в зависимости от угла БВ.
![]() Техники Т-стентирования и ТАР рекомендованы при бифуркационных поражениях с широкими углами (>70 °).
Техники Т-стентирования и ТАР рекомендованы при бифуркационных поражениях с широкими углами (>70 °).
При использовании техники ТАР, следует ограничить протрузию стента БВ в ОВ, чтобы уменьшить длину неокарины.
При выполнении финальной ТПО после ТАР-техники, очень важно точно позиционировать баллон. Это имеет решающее значение для избежания раздробления металлической неокарины. На этом этапе может быть использовано специализированное программное обеспечение (Stent enhancement software).
Минимальные технические требования:
![]() Для КБ после техник Т или ТАР может использоваться баллон, которым выполнялась предилатация ОВ либо баллоны доставки стента (в обоих случаях их размер должен соответствовать дистальному диаметру).
Для КБ после техник Т или ТАР может использоваться баллон, которым выполнялась предилатация ОВ либо баллоны доставки стента (в обоих случаях их размер должен соответствовать дистальному диаметру).
![]() Т-стентирование и ТАР-техника не рекомендуются при остроугольных бифуркациях.
Т-стентирование и ТАР-техника не рекомендуются при остроугольных бифуркациях.
Стратегии с 2-мя стентами обычно используются при истинно бифуркационных поражениях с крупной и диффузно пораженной (>5-10мм) БВ, либо в случае сложностей при проведении проводника в БВ. Наиболее часто используемые 2-стентовые методики – кулот и DK-краш.
Техники кулот и DK-краш
При узкоугольных бифуркациях, если требуется стентирование БВ, могут быть использованы техники кулот или DK-краш. Техника кулот лучше подходит для бифуркаций с одинаковыми диаметрами БВ и дистальной части ОВ.
Техника кулот может выполняться в качестве продолжения 1-стентовой техники провизионного стентирования, после обмена проводниками между БВ и ОВ, желательно с проведением проводника через дистальные ячейки и открытием ячейки стента ОВ путем раздутия баллона. После этого раздувается второй стент в БВ с минимальным перекрытием стента в ОВ, после чего выполняется ТПО. Процедура заканчивают КБ. Техника кулот может также начинаться со стентирования БВ (“классический кулот”), преимущество этого варианта – в возможности размещения первого стента в сосуде с наиболее острым углом.
При технике DK-краш первым имплантируется стентв БВ, кторый затем раздавливается баллоном в ОВ. После раздавливания стента в БВ и проведения в него проводника выполняется первый КБ. Затем, имплантируется стент в ОВ и процедуру заканчивают вторым КБ.
![]() Если угол бифуркации маленький (менее 70°), можно использовать любую технику – кулот или DK-краш.
Если угол бифуркации маленький (менее 70°), можно использовать любую технику – кулот или DK-краш.
Конечный КБ рекомендуется в обеих случаях.
Начинать со стентирования БВ рекомендуется в случаях диссекции или сложного доступа в БВ.
Минимальные технические требования:
![]() Для финального КБ после техник кулот и DK-краш могут использоваться баллоны доставки стента.
Для финального КБ после техник кулот и DK-краш могут использоваться баллоны доставки стента.
![]() Финальный КБ не рекомендуется пропускать при использовании 2-стентовых методик.
Финальный КБ не рекомендуется пропускать при использовании 2-стентовых методик.
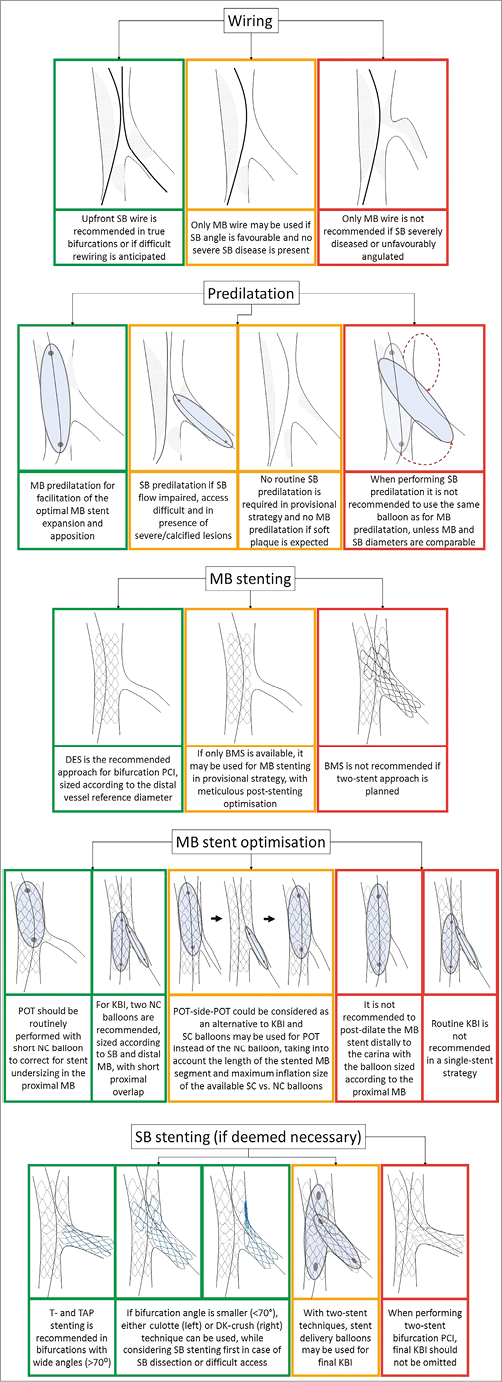
Алгоритм для бифуркационного стентирования предложен на рисунке ниже.
Интракоронарная визуализация при бифуркационном стентировании
Метаанализы указывают на благоприятное влияние интракоронарной визуализации на результаты бифуркационного стентирования, ее широкое использование ограничено высокой стоимостью и недостатком данных из крупных рандомизированных исследований.
Интракоронарная визуализация – IVUS и ОСТ – может быть рекомендована для отдельных сложных вмешательств (например, если используется 2-стентовая техника). Рутинное использование этих методов визуализации при бифуркационном стентировании не подтверждено существующей доказательной базой.
Заключение
При бифуркационном стентировании детальная оценка исходной анатомии и тщательное планирование стратегии стентирования позволяют достигать оптимальных результатов в лечении пациентов со сложными поражениями даже в условиях ограниченных ресурсов.
Перевод статьи Step-by-step manual for planning and performing bifurcation PCI: a resource-tailored approach из журнала EuroIntervention. Авторы оригинальной статьи: Dejan Milasinovic, MD; William Wijns, MD, PhD; Mpiko Ntsekhe, MD, PhD; Farrel Hellig, BSc, MBBCh, FCP(SA), FSCAI; Awad Mohamed, MSc, MD, FRCP; Goran Stankovic, MD, PhD.