
Предлагаю вашему вниманию перевод статьи «How should I treat an acute anterior myocardial infarction associated with a myocardial rupture? Between the devil and the deep blue sea» , опубликованной в июньском номере журнала EuroIntervention.
Описание случая
70-летний мужчина поступил в приемное отделение с острой загрудинной болью. В анамнезе – нижний STEMI, который лечился 6 недель назад в другом учреждении имплантацией DES-стента в средний отдел ПКА. Тогда же был диагностирован значительный стеноз дистальной части ПМЖВ. Пациент принимает аспирин 75 мг/день, клопидогрель 75 мг/день, аторвастатин 40 мг/день, эналаприл 1,25 мг/день и бисопролол 1,25 мг/день. Также в анамнезе артериальная гипертензия.
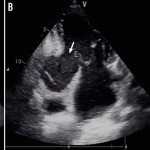
На ЭКГ – STEMI. В приемном отделении пациенту выполнена эхокардиография, после чего он переведен в катлаб для экстренной коронарографии. Эхокардиография выявила выраженный гипокинез верхушки и наличие разрыва задней стенки ЛЖ, осложненного большой ложной аневризмой и незначительным перикардиальным выпотом.
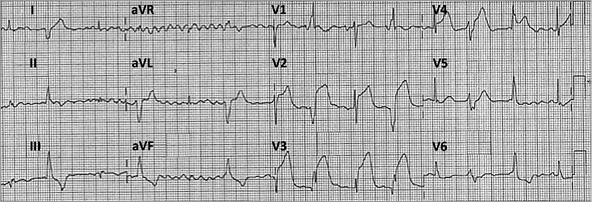
Пациент в стабильном состоянии без признаков дисфункции ЛЖ (1 балл по шкале Killip): ЧСС = 87/мин, АД = 115/76. Коронарография выявила проходимый стент в ПКА и острую тромботическую окклюзию в дистальной части ПМЖВ.
Как следует лечить такой острый инфаркт, осложненный разрывом стенки ЛЖ в зоне другой коронарной артерии?
Мнение эксперта
Christiaan J.M. Vrints, MD, PhD
Department of Cardiology, University of Antwerp, Edegem, Belgium
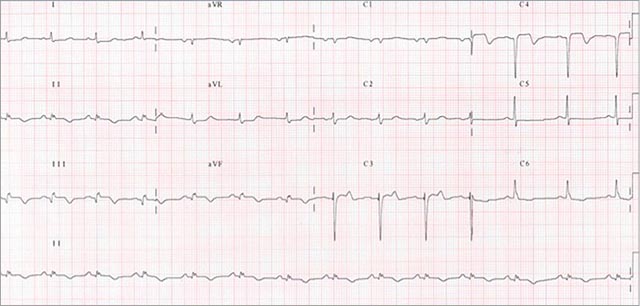
70-летний мужчина, которому недавно было выполнено стентирование ПКА по поводу инфаркта миокарда нижней стенки, снова оказывается в больнице с инфарктом, на этот раз – передней стенки. По ЭКГ – распространенная элевация ST в нескольких прекордиальных отведениях. Сердечный ритм нерегулярный из-за наличия фибрилляции предсердий и ЖЭС. Интервал между экстрасистолами одинаковый, что позволяет предположить желудочковую парасистолию, вероятнее всего исходящую из задне-нижнего отдела ЛЖ (учитывая отклонения ЭОС вправо и монофазные положительные зубцы R в V1). Пациент принимает двойную антиагрегантную терапию, статины и ингибиторы АПФ.
В средней части ПКА – функционирующий стент.
В ЛКА мы видим нечеткую окклюзию в дистальной части ПМЖВ. Проксимальнее этой окклюзии – 70% стеноз среднего сегмента ПМЖВ, чуть дистальнее отхождения первой септальной ветви. Стеноз имеет гладкие контуры без признаков недавнего разрыва бляшек.
По ЭХО-КГ мы видим наличие огромной ложной аневризмы задне-базального сегмента ЛЖ. Внутри аневризмы – четкое спонтанное контрастирование и, возможно, тромбы возле шейки аневризмы. Между митральным кольцом и перфорацией находится лишь небольшой слой микарда.
Острая окклюзия дистального сегмента ПМЖВ могла быть вызвана острым разрывом бляшки на уровне описанного выше стеноза среднего отдела ПМЖВ. Другой возможной причиной острой окклюзии могла быть эмболизация коронарной артерии тромбом из ложной аневризмы, левого предсердия или (что менее вероятно) — все того же стеноза ПМЖВ. С учетом этого, я бы начал с аспирации тромба после прохождения мягким коронарным проводником через окклюзию в дистальной ПМЖВ.
Если после аспирации сохранится значительный стеноз дистального сегмента ПМЖВ – я бы застентировал его. Однако, если значительного стеноза и ангиографических признаков разрыва бляшки нет – наиболее вероятным становится коронарный эмбол, и в таком случае я бы стентировал стеноз в среднем сегменте ПМЖВ.
Поскольку пациент гемодинамически стабилен без признаков тампонады, я бы оставил его на бивалирудине в/в и двойной антиагрегантной терапии, а также назначил бы КТ-ангиографию для оценки трехмерной анатомии псевдоаневризмы с особым вниманием к размеру перфорации и прослойке миокарда между митральным кольцом и перфорацией.
При возможности, в качестве альтернативы хирургическому закрытию перфорации следует рассмотреть ЧКВ под контролем 3D live чреспищеводной эхокардиографии. Учитывая необходимость в двойной антиагрегантной терапии после стентирования, ЧКВ имеет преимущество перед кардиохирургией. С другой стороны, наличии желудочковых аритмий, с большой вероятностью происходящих из областей по краям инфаркта, говорит в пользу хирургической резекции псевдоаневризмы.
Мнение эксперта 2
Flavio L. Ribichini, MD
Division of Cardiology, Department of Medicine, University of Verona, Verona, Italy
Этот клинический случай ставит 2 разных проблемы, требущих конкретного и, возможно, разного лечения.
Первая из них является экстренной – это лечение переднего STEMI у пациента с предшествующим инфарктом задней стенки. Вторая – это подострое механическое осложнение, гемодинамически незначимое на момент поступления пациента, но с потенциально летальным исходом – эта ситуация должна быть четко разъяснена больному и его родственникам.
Что касается первой проблемы, то в пользу первичного PCI говорят сохраняющаяся стенокардия и элевация ST, несмотря на довольно позднее обращение (> 5 ч) с сохраняющимися зубцами R в вовлеченных отведеніях (что указывает на жизнеспособность миокарда). В отличие от обычного STEMI, в данном случае необходима большая осторожность в отношении антикоагулянтов и антиагрегантов, чтобы добиться реперфузии относительно небольшой зоны (верхушки) и не нарушить хрупкий баланс в спонтанно затромбированном разрыве стенки.
Первичное ЧКВ с единственной целью по ограничению зоны некроза было бы моей первой попыткой. Я бы использовал минимальные дозы нефракционированного гепарина в/в ( 3 – 5 тысяч единиц), ручную аспирацию и нежную балонную дилатацию, чтобы восстановить кровоток и избежать стентирования (поскольку было бы лучше прервать двойную антиагрегантную терапию и перейти на прием только аспирина).
При лечении псевдоаневризмы следует руководствоваться клинической картиной. Эхо-КГ указывает на наличией небольшого, но все-таки перикардиального выпота. Это означает, что разрыв не свежий и может питаться небольшим током крови. Разрыв произошел где-то между выпиской после предыдущего инфаркта и настоящим поступлением. Обычно, разрыв стенки происходит через 1-2 недели после STEMI, а значит он мог произойти как минимум за 3 недели до развития инфаркта передней стенки. Я бы рекомендовал МРТ после ЧКВ, чтобы получить необходимую информацию о морфологии псевдоаневризмы.
Хирургическое лечение разрывы выглядит наиболее разумным подходом у стабильных пациентов без гемодинамических нарушений. Хирургическое закрытие псевдоаневризмы может быть выполнено в любые сроки после ангиопластики ПМЖВ, поскольку предыдущий инфаркт произошел 6 недель ранее и, скорее всего, уже зарубцевался. Идеально было бы отложить хирургию до подострой стадии текущего переднего инфаркта. Во время следующих 48-72 часов обязательно внимательное наблюдение за пациентом с клиническим и эхокардиографическим мониторингом (объем перикардиального выпота).
Как лечили этого пациента на самом деле
Этот сложный клинический случай прекрасно иллюстрирует дилемму между необходимостью в антикоагулянтах из-за острого инфаркта и риском массивного кровотечения с полным разрывом аневризмы, к которому может привести такое лечение.
Поскольку состояние пациента требовало привлечения кардиохирургов, интервенционных кардиологов и врачей отделения интенсивной терапии, мы собрали нашу Heart Team в катлабе для обсуждения дальнейших действий. Поскольку смертность после АКШ увеличивается в первые 24 часа развития STEMI, было принято решение оперативно открывать окклюзию в ПМЖВ с минимальной антикоагулянтной поддержкой и предложить пациенту отложенное хирургическое лечение, которое включало бы хирургическое закрытие разрыва стенки + АКШ. Таким образом, была выбрана гибридная двухступенчатая стратегия, включавшая минимальное ЧКВ с тромбэктомией и последующую отсроченную кардиохирургию.
Проходимость ПМЖВ была восстановлена при помощи ручной тромбэктомии (Eliminate™; Terumo Europe, Leuven, Belgium) с введением 20 мг НФГ болюсно и без anti-GP IIb/IIIa поддержки. Был получен кровоток TIMI 3, что привело к прекращению стенокардии и регрессии подъема ST на ЭКГ. Стентов имплантировано не было.
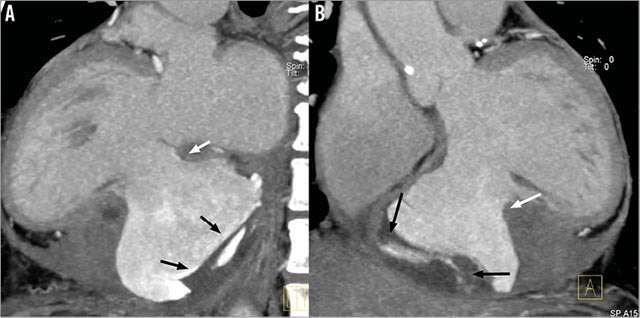
Пациент был переведен в кардиологическое отделение в стабильном состоянии. Постпроцедурный уровень КФК был 2,034 МЕ/л, а ФВ ЛЖ = 35%. Была выполнена КТ, которая подтвердила наличие ложной аневризмы, размером 68х82 мм, с остаточным тромбом. Шейка аневризмы имела размер 40 мм и была окружена тонким рубцом, образовавшимся после предыдущего инфаркта миокарда нижней стенки ЛЖ 6 недель назад.
Антикоагулянтный режим включал аспирин 75 мг/день + клопидогрель 75 мг/день в течение 4 дней, затем один аспирин в течение 3 дней. Кардиохирургия была проведена через 7 дней после инфаркта и включала в себя АКШ + ушивание разрыва с помощью перикардиальной заплаты в условиях искусственного кровообращения (119 минут). Пациент был выписан на 20-ый день и в настоящий момент чувствует себя хорошо.
Перевод статьи «How should I treat an acute anterior myocardial infarction associated with a myocardial rupture? Between the devil and the deep blue sea» . Авторы оригинальной статьи — Nicolas Amabile1, MD, PhD; Julien Pascal1, MD; Adela Rohnean2, MD; François Raoux1, MD; Remi Nottin3, MD; Christophe Caussin1, MD.




Сергей, Здравствуйте!
Можно ли с Вами пообщаться на тему подтверждения диплома врача в Польше? Заранее благодарю!
Здравствуйте! Конечно, можно пообщаться. Пишите сюда. Я же просматриваю комментарии перед публикацией. Если вопросы будут по существу — попробую ответить. Но, все, что я мог подсказать по этой теме — вся эта информация уже выложена в этом блоге.