Апублікаваныя новыя рэкамендацыі Амерыканскага кардыялагічнай калегіі/Амерыканскай асацыяцыі сэрца (ACC/AHA) па захворваннях аорты 2022 г., якія утрымліваюць абноўленыя клінічныя рэкамендацыі па дыягностыцы, ацэнцы, лячэбнай тэрапіі, эндаваскулярным і хірургічным умяшаннях і доўгатэрміновым назіранні за пацыентамі з захворваннямі аорты. Ніжэй прыводзяцца некаторыя ключавыя моманты з абноўленага дакумента:
- Анатомія:
- У дадатак да вызначэння нармальнай анатоміі, новыя “гайдлайны” вызначаюць зоны прылягання грудной і брушной аорты, што важна пры планаванні эндаваскулярнай пластыкі.
- Сярод пацыентаў з ростам ніжэй або вышэй сярэдняга пры вызначэнні паказанняў да хірургічнага ўмяшання рэкамендуецца выкарыстоўваць індэксаванне памераў аорты да паверхні цела (суадносіны дыяметра аорты да плошчы паверхні цела або квадрату росту, або суадносіны плошчы папярочнага сячэння аорты да росту).
- Візуалізацыя:
- Кампутарная тамаграфія (КТ), магнітна-рэзанансная тамаграфія (МРТ) і эхакардыяграфія павінны выкарыстоўваць стандартызаваныя метады вымярэння і ўключаць вымярэнні ў канкрэтных анатамічных арыенцірах.
- Справаздачы КТ і МРТ павінны ўключаць асноўныя элементы, такія як максімальны дыяметр аорты, змены сценкі, прасветны стэноз, дадзеныя, якія сведчаць аб вострым аартальнага сіндроме, уцягванне галін сасудаў, наяўнасць папярэдняй пластыкі, параўнанне з папярэднімі абследаваннямі і ўражанні адносна класіфікацыі захворвання.
- Выкарыстанне рэнтгенаўскага выпраменьвання павінна быць зведзена да мінімуму, наколькі гэта магчыма, пры захаванні якасці дыягнастычнага малюнка.
- Шматпрофільныя аартальныя групы і спецыялізаваныя цэнтры:
- Найбольш прыдатнае ўмяшанне для пацыентаў з вострым захворваннем аорты, якія патрабуюць тэрміновага лячэння, павінна вызначацца мульцідысцыплінарнай групай
- Накіраванне ў спецыялізаваныя цэнтры з вопытнымі хірургамі ў складзе міждысцыплінарнай аартальнай групы можа быць апраўданым у бессімптомных пацыентаў з шырокім захворваннем аорты, пацыентаў, якім можа быць карысная комплексная адкрытая і эндаваскулярная рэпарацыя, і пацыентаў з мноствам спадарожных захворванняў, для якіх разглядаецца магчымасць інтэрвенцыі.
- Перавод з клінікі з малым гадавым аб’ёмам аперацыі ў клініку з вялікім аб’ёмам апраўданы для пацыентаў з вострым расслаеннем аорты у стабільным стане.
- Сумеснае прыняццё рашэнняў:
- Рэкамендуецца сумеснае прыняццё рашэнняў пры вызначэнні парогавых значэнняў для аперацыйнага лячэння, прыняцці рашэння аб тыпе інтэрвенцыі, выбары паміж адкрытым хірургічным і эндаваскулярным падыходамі, а таксама пры прыняцці рашэнняў аб лячэнні і назіранні за пацыентамі з захворваннем аорты.
- Цяжарным пацыенткам з захворваннямі аорты (альбо тым, якія плануюць зацяжарыць), рэкамендуецца сумеснае прыняцце рашэнняў з улікам рызыкі для цяжарнасці, парогаў для прафілактычнай аперацыі на аорце і спосабу родаў.
- Анеўрызмы, агульныя меркаванні:
- Прычыны анеўрызмы грудной аорты (ТАА) ўключаюць:
- Сіндромнае спадчыннае захворванне грудной аорты (HTAD), уключаючы сіндром Марфана (MFS), сіндром Лойса-Дітца і судзінкавы сіндром Элерса-Данласа.
- Несіндромная HTAD (nsHTAD).
- Прыроджаныя захворванні, уключаючы двухстворкавы аартальны клапан (BAV), сіндром Тэрнера і коарктацию аорты.
- Дэгенератыўныя стану, выкліканыя гіпертаніяй і атэрасклерозам.
- Запаленне аорты, уключаючы гігантаклеткавы артэрыіт, артэрыіт Такаясу і хваробу Бехчета.
- Інфекцыйныя запаленні аорты, у тым ліку бактэрыяльныя, грыбковыя і сіфілітычнае.
- Папярэдняе расслаенне аорты.
- Папярэдняе траўматычнае пашкоджанне аорты.
- Пацыенты з захворваннем груднога аддзела аорты (ТАА) павінны прайсці дбайны сямейны анамнез на наяўнасць анеўрызмы аорты, нутрачарапной і перыферычнай анеўрызмы, а таксама на прадмет невытлумачальнай раптоўнай смерці; і для фактараў рызыкі для HTAD.
- Генетычнае тэставанне рэкамендуецца людзям з асаблівасцямі сіндрому, сямейнай гісторыяй TAD або раннім узростам пачатку захворвання (<60 гадоў).
- Рэкамендуецца візуалізацыя грудной аорты у членаў сям’і для скрынінга бессімптомнай ТАА:
- На аснове генетычнага тэставання ў сваякоў пацыентаў з TAD і паталагічным або верагодным паталагічным генетычным варыянтам.
- У сям’і з анамнезам TAA або расслаення, але варыянт, які выклікае захворванне, не выяўлены.
- У сваякоў першай ступені ўсіх іншых пацыентаў з TAD (без вядомай сямейнай гісторыі TAD або без выяўленага паталагічнага або верагоднага паталагічнага генетычнага варыянту).
- Хуткі рост вызначаецца як:
- nsHTAD або спарадычны TAA: ≥0,5 см/год або ≥0,3 см/год на працягу 2 гадоў запар.
- MFS: ≥0,3 см/год.
- BAV: ≥0,3 см/год.
- Прычыны анеўрызмы грудной аорты (ТАА) ўключаюць:
- Анеўрызмы, рэкамендацыі для канкрэтных клінічных сітуацый:
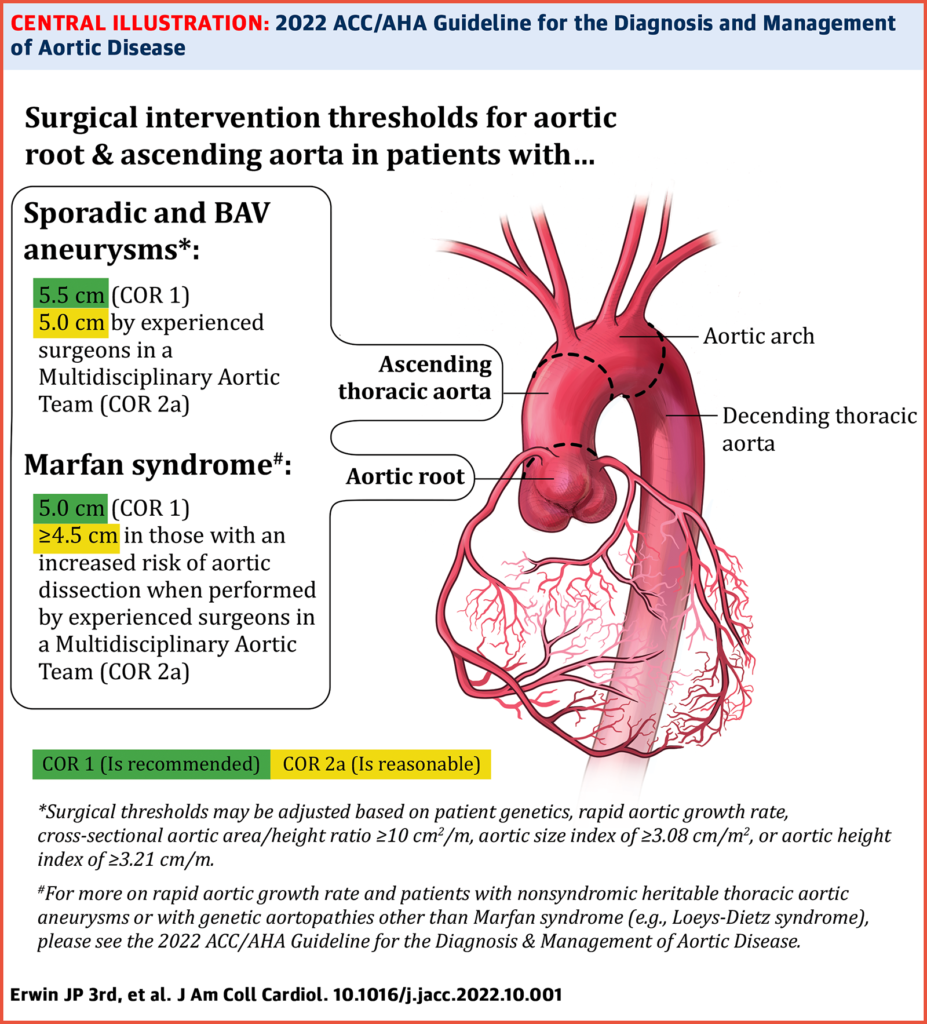
- Несіндрамальнае спадчыннае захворванне грудной аорты (nsHTAD). Пацыентам з nsHTAD і адсутнасцю ідэнтыфікаванай генетычнай прычыны рэкамендавана пластыка аорты, калі яе дыяметр складае ≥5,0 см пры адсутнасці прыкмет высокай рызыкі, альбо ≥4,5 см пры наяўнасці прыкмет высокай рызыкі (сямейны анамнез расслаення аорты з дыяметрам аорты <5,0 см альбо невытлумачальная раптоўная смерць ва ўзросце <50 гадоў, альбо хуткі рост аорты).
- Сіндром Марфана.
- Для кансерватыўнага лячэння рэкамендуюцца бэта-блакатары альбо блакатары рэцэптараў ангіатэнзіна (БРА) у максімальна талераваных дозах.
- Аперацыя па замене кораня аорты і ўзыходзячай аорты рэкамендуецца пры дыяметры кораня аорты ≥5,0 см; хірургічнае ўмяшанне з удзелам дасведчанага хірурга з’яўляецца абгрунтаваным пры дыяметры кораня аорты ≥4,5 см і асаблівасцях высокай рызыкі (сямейная гісторыя расслаення, хуткі рост, дыфузнае пашырэнне кораня аорты і ўзыходзячай аорты або выяўленая звілістасць пазваночны артэрыі), або пры стаўленне плошчы кораня аорты да росту пацыента ≥10 см2/м.
- Сіндром Лойса-Дітца.
- Для лячэння мэтазгодна выкарыстоўваць альбо бэта-блакаторы, альбо БРА ў максімальна пераносных дозах.
- Хірургічнае ўмяшанне для прафілактычнага аднаўлення кораня аорты і ўзыходзячай аорты павінна улічваць канкрэтны генетычны варыянт хваробы, дыяметр аорты, хуткасць яе росту, іншыя захворванні, сямейны анамнэз, узрост і пол пацыента, а таксама меркаванні лекара і пацыента.
- Двухстворкавы аартальны клапан (bicuspid aortic valve, BAV).
- Усе сваякі першай ступені павінны прайсці абследаванне транстаракальнай эхакардыяграфіі (ТТЭ) для выяўлення BAV і кораня аорты і/або пашырэння ўзыходзячай аорты; кампутарная тамаграфія (КТ) або магнітна-рэзанансная тамаграфія (МРТ) варта выкарыстоўваць, калі ацэнка ТТЭ няпоўная. Разумна правесці абследаванне ўсіх сваякоў першай ступені з ТТЭ ў пацыента з BAV без аортапатыі.
- Рэкамендуецца замена кораня аорты і / або ўзыходзячай аорты дыяметрам ≥5,5 см. Хірургічнае ўмяшанне апраўдана пры суадносінах плошчы папярочнага перасеку і вышыні ≥10 см2 / м, дыяметры аорты 5,0-5,4 см у спалучэнні з фактарамі рызыкі расслаення (сямейны анамнез расслаення, хуткі рост, коарктацыя аорты або аортапатыя «фенатыпу кораня» ) або дыяметр аорты ≥ 4,5 см на момант замены ці пластыкі аартальнага клапана.
- Анеўрызма брушной аорты (ААА).
- Ультрагукавой скрынінг на АБА рэкамендуецца мужчынам ва ўзросце ≥65 гадоў, якія калі-небудзь палілі, а таксама мужчынам і жанчынам ва ўзросце ≥65 гадоў, якія маюць сваякоў першай ступені з ААА. Жанчынам ва ўзросце ≥65 гадоў, якія калі-небудзь палілі, мэтазгодна правесці ультрагукавое даследаванне.
- Пацыентам з ААА і прыкметамі атэрасклерозу аорты рэкамендуецца тэрапія статыны сярэдняй або высокай інтэнсіўнасці. Нізкія дозы аспірыну можна разгледзець у пацыентаў з ААА і спадарожнай атерома або пенетрирующей язвай аорты (ПАУ).
- Назіранне павінна праводзіцца кожныя 3 гады ў пацыентаў з дыяметрам ААА 3,0-3,9 см, штогод у мужчын з дыяметрам ААА 4,0-4,9 см або жанчын з дыяметрам ААА 4,0-4,4 см і кожныя 6 месяцаў у мужчын з дыяметрам ААА ≥5,0 см або жанчын з дыяметрам AAA ≥4,5 см.
- Рэкамендуецца аднаўленне ў мужчын з дыяметрам AAA ≥5,5 см або ў жанчын з дыяметрам AAA ≥5,0 см, а таксама пры наяўнасці сімптомаў, звязаных з анеўрызмай.
- Спарадычная / дэгенератыўная анеўрызма грудной аорты (ТАА).
- Пацыентам са спарадычнымі ТАА і артэрыяльным ціскам ≥ 130/80 мм рт. сл. рэкамендуецца прызначэнне антыгіпертэнзіўных прэпаратаў. Пры адсутнасці супрацьпаказанняў мэтазгодна ўжыванне бэта-блакатараў і/або БРА. Тэрапія статынамі ўмеранай або высокай інтэнсіўнасці мэтазгодная ў пацыентаў з ТАА і клінічнымі прыкметамі атэрасклерозу. Нізкія дозы аспірыну мэтазгодныя ў пацыентаў з ТАА і спадарожным атэрасклерозам ці пенетрыруючай язвай аорты.
- ТТЭ рэкамендуецца падчас пастаноўкі дыягназу для ацэнкі анатоміі і функцыі аартальнага клапана, а таксама дыяметра груднога аддзела аорты. КТ або МРТ мэтазгодныя падчас пастаноўкі дыягназу. Кантрольная візуалізацыя з дапамогай ТТЭ, КТ або МРТ мэтазгодная праз 6-12 месяцаў, а затым, пры стабільным стане, кожныя 6-24 месяцы.
- Пры анеўрызме кораня аорты або ўзыходзячай аорты хірургічнае ўмяшанне рэкамендуецца пры сімптомах, звязаных з анеўрызмай, дыяметрам ≥ 5,5 см або хуткім ростам; і разумна падчас замены трохстворкавага аартальнага клапана пры дыяметры аорты ≥5,0 см. У дасведчанага хірурга аперацыя мэтазгодная пры дыяметры аорты ≥5,0 см (або ў пацыента з ростам> 1 стандартнага адхіленні вышэй або ніжэй сярэдняга з стаўленнем плошчы папярочнага перасеку аорты да вышыні ≥10 см2/м) або пры тэрмін пратэзавання трохстворкавага аартальнага клапана пры дыяметры аорты ≥4,5 см.
- Эндаваскулярная пластыка грудной аорты (TEVAR) рэкамендуецца замест адкрытай хірургіі ў пацыентаў без MFS, LDS або судзінкавага сіндрому Элерса-Данласа (ЛДС).
- Назіранне за пацыентамі пасля пластыкі анезрызмы грудной аорты
- Пасля TEVAR, рэкамендуецца выканаць КТ праз 1 і 12 месяцаў, затым – 1 раз у год; МРТ сэрца можа быць альтэрнатывай КТ.
- Пасля адкрытай хірургічнай аперацыі рэкамендуется выканаць КТ альбо МРТ на працягу 1 года, затым – кожныя 5 гадоў. Пры наяўнасці рэшткавай аортапаціі рэкамендуецца кантроль 1 раз на год.
- Цяжарнасць
- Пацыенткам з сіндромам HTAD, nsHTAD, сіндромам Тэрнера, двухстворкавым аартальным клапанам з пашырэннем аорты або іншай аортапатыяй рэкамендуецца як кансультацыя хірурга, так і візуалізацыя аорты з дапамогай УГД, КТ або МРТ пры планаванні цяжарнасці.
- Хірургічнае ўмяшанне да цяжарнасці рэкамендуецца ў пацыентак з MFS і дыяметрам кораня аорты >4,5 см, nsHTAD і дыяметрам аорты ≥4,5 см, BAV і дыяметрам аорты ≥5,0 см, сіндромам Тэрнера і ASI ≥2,5 см/м2 і спарадычным коранем або ўзыходзячай аортай дыяметр анеўрызмы аорты ≥5,0 см. Хірургічнае ўмяшанне да цяжарнасці мэтазгодна ў пацыентак з ЛДС, якія тлумачацца паталагічнымі варыянтамі TGFB2 або TGFB3 і дыяметрам аорты ≥4,5 см.
- Падчас цяжарнасці пацыенткам з анеўрызмай аорты або павышаным рызыкай расслаення павінна кіраваць міждысцыплінарная група, якая ўключае спецыяліста па медыцыне маці і плёну і кардыёлага; і артэрыяльную гіпертэнзію трэба лячыць з дапамогай метадычнай тэрапіі. Пацыенткам з сіндромам HTAD або nsHTAD тэрапія бэта-адрэнаблакатарами рэкамендуецца падчас тэрапіі і пасля родаў. Назіранне ТТЭ рэкамендуецца на працягу кожнага трыместра і праз некалькі тыдняў пасля родаў; МРТ без гадоліній рэкамендуецца замест КТ пацыентам, у якіх неабходная візуалізацыя дугі, сыходнай грудной аорты або брушной аорты.
- Роды шляхам кесарава сячэння рэкамендуецца ў пацыентак з хранічным расслаеннем аорты. Кесарава варта разгледзець і ў пацыентак з дыяметрам анеўрызмы кораня аорты або ўзыходзячай аорты ≥4,5 см; Пацыенткам з дыяметрам аорты <4,0 см, калі гэта неабходна, рэкамендуюцца вагінальныя роды.
«Рэкамендацыі ACC/AHA па дыягностыцы і лячэнні захворванняў аорты 2022 г.» прадстаўляюць сабой практычныя рэкамендацыі для клініцыстаў (у першую чаргу - для кардыёлагаў і кардыяхірургаў) па дыягностыцы, генетычнай ацэнцы і сямейнаму скрынінгу, а таксама медыцынскай тэрапіі (уключна з эндаваскулярнымі і хірургічнымі метадамі лячэння) і доўгатэрміноваму назіранню за пацыентамі з захворваннямі аорты ва ўсім спектры яго клінічных падгруп (бессімптомны, стабільны сімптаматычны і востры аартальны сіндромы).Поўны тэкст новых амерыканскіх рэкамендацый апублікаваны ў часопісе JACC і даступны ўсім жадаючым.


